
Survival of ≤ 8 mm long sandblasted and acid etched implants
Autores:
Marcos Rafael Rodríguez (1), María Constanza Ibáñez (2), María Agustina Juaneda (3), Hugo Marengo (4), Juan Carlos Ibañez (5)
(1) Odontólogo. Ayudante ad honorem de Carrera de Especialización en Implantología Oral de la Universidad Católica de Córdoba.
(2) Odontóloga. Docente de la Carrera de Especialización en Implantología Oral de la Universidad Católica de Córdoba.
(3) Odontóloga. Docente de la Carrera de Especialización en Implantología Oral de la Universidad Católica de Córdoba.
(4) Doctor en Odontología. Docente de la Carrera de Especialización en Implantología Oral de la Universidad Católica de Córdoba.
(5) Doctor en Odontología. Director de la Carrera de Especialización en Implantología Oral de la Universidad Católica de Córdoba.
Correo electrónico de contacto: marcosrod_16@hotmail.com / dribanez@ibaimplantes.com
RESUMEN
El objetivo del estudio fue evaluar el porcentaje de sobrevida de implantes cortos ≤8mm de superficie SLA® arenada y grabada con ácido en el sector posterior de maxilar y mandíbula, con 1 a 2 años de seguimiento.
Analizar la tasa de sobrevida según sexo, maxilar, densidad ósea, diseño del implante, cirugía de uno o dos estadios, momento de inserción, nivel de inserción, microelevación de seno, regeneración ósea, restauración individual o ferulizada, momento de fracaso.
Se estudió de forma retrospectiva la sobrevida de 61 implantes cortos SLA® de 6mm (n: 28) y 8mm (n:33) de largo, de 4,1 y 4,8mm de diámetro, de paredes paralelas, diseño Standard y Standard Plus, colocados en el sector posterior de maxilar y mandíbula (n:25 y n:36 respectivamente), de 33 pacientes adultos (mujeres:30 – hombres:3), provenientes de la práctica privada y de la Carrera de Especialización en Implantología Oral de la UCC – COC. Se realizó test de Chi cuadrado de Pearson para las variables categóricas y Riesgo Relativo (RR), el Intervalo de Confianza fue 95% . Significancia estadística p<0.05.
El porcentaje acumulado de sobrevida de los implantes de superficie SLA® de ≤8mm fue del 90,16%, los implantes de 8 mm mostraron 100% de sobrevida contra 78,6% para los de 6mm. La diferencia fue significativa (p<0.05). Las variables sexo, maxilar, densidad ósea, diseño del implante (modelo, cuerpo y plataforma), cirugía de uno o dos estadios, momento de inserción, nivel de inserción y restauración individual o ferulizada no tuvieron diferencias estadísticamente significativas. Las variables microelevación de seno y regeneración ósea sí mostraron diferencias significativas.
La utilización de implantes cortos de ≤8mm de superficie microtexturada SLA® sería una alternativa válida para el tratamiento de pacientes parcial o totalmente desdentados con altura ósea reducida, aunque los de 6 mm de largo tienen tasas de supervivencia significativamente menores.
Palabras claves: implantes cortos, tasa de sobrevida, implantes arenados y grabados, superficie SLA.
ABSTRACT
The purpose of the study was to evaluate the survival rate of ≤ 8mm long sandblasted and acid etched implants (SLA®) placed in posterior maxilla and mandible with reduced bone height, with 1-2 years follow up. Furthermore, to analyze the survival rate by sex, maxillary, bone density, implant design, one or two stage surgery, time of insertion, insertion level, osteotome mediated sinus lifting, regeneration bone, individual or splinted restoration, and time of failure.
A retrospective study was done to evaluate the survival of 61 short Straumann SLA ® 6mm (n = 28) and 8 mm (n = 33) long, 4.1 to 4.8 mm diameter, with parallel walls and with Standard and Standard Plus design, placed in the posterior maxilla and mandible of (n: 25 n: 36, respectively) of 33 adult patients (women: 30 – men: 3), from private practice and Career of Specialization in Oral Implantology UCC – COC. Chi Square test for categorical variables and Pearson and Relative Risk (RR) was performed. A confidence interval of 95% was calculated for each variable. Statistical significance was defined as p <0.05.
Overall survival rate for SLA® implants was 90.16%. Survival rate of 6mm and 8mm long was 78.6% y 100% respectively. The difference betweeen this two groups was significant (p<0.05). The variables gender, jaw, bone density, implant design (model, body and platform), one or two surgery stage, time of insertion, insertion level and single or splinted restoration showed no statistically significant differences. Osteotome mediated sinus lifting and bone regeneration were significantly different.
The use of short ≤8mm long implants with microtextured SLA® surface would be a valid treatment choice for parcial or totallly edentoulous patients with reduced bone height, but 6 mm implats achived significant less success.
Key words: short implants, survival, sandblasted and acid etched implants, SLA surface.
INTRODUCCIÓN
Las reabsorciones óseas severas de maxilar superior y mandíbula son frecuentes, principalmente en los sectores posteriores y se han visto acrecentadas por el uso de prótesis removibles.
La calidad inadecuada del hueso, reabsorciones extremas, la presencia del seno maxilar y del conducto dentario inferior constituyen obstáculos insalvables para la rehabilitación implanto-soportada. El éxito en el tratamiento de pacientes con cantidad inadecuada de hueso puede estar comprometido y la altura de hueso insuficiente es considerada un factor de riesgo para el fallo del implante según algunos autores1, 2, 3. En estas situaciones, el cirujano podría utilizar procedimientos de aumento óseo en altura, los cuales se traducen en mayores costos, mayor morbilidad, tiempos de tratamiento prolongados y menor predictibilidad en el tratamiento54.
La utilización de implantes cortos con superficies maquinadas ha sido asociada a una menor predictibilidad1,4,5,13, aunque algunos autores no encontraron diferencias estadísticamente significativas en implantes de diferentes largos con implantes con superficies micro texturadas 7,14,15, 20, 21,24,30,33,66,67,68.
El uso de implantes cortos ≤ 8mm ha sido asociado a bajos porcentajes de éxito según los resultados de algunos autores1, 4, 5. Su uso también ha sido desanimado desde un punto de vista biomecánico, cuando se combina con mala calidad de hueso y elevadas cargas oclusales, aunque en estudios recientes la relación corono – implantaria desfavorable parecería no afectar el éxito de los implantes cortos a largo plazo8, 9.
Diferentes estrategias clínicas se utilizaron para mejorar el porcentaje de éxito en los implantes colocados en huesos reducidos en cantidad, que incluyen el uso de implantes de diámetro mayor10, superficies ultra micro rugosas para aumentar el contacto implantehueso11, 12, o aumentar la cantidad de implantes39.
El desarrollo de diseños de implantes, superficies y técnicas quirúrgicas mejoradas nos hace reevaluar los resultados previos. Porcentajes de éxito similares a los de implantes de mayor largo y predictibilidad a largo plazo se ha encontrado en los últimos estudios3-6, 8, 9, 13- 15. La utilización de implantes con superficies rugosas aumenta el porcentaje de éxito de los implantes cortos2,6,15 en relación a implantes de superficie maquinada del mismo largo.
El sistema de implantes Straumann es uno de los más estudiados25. La superficie SLA® (Institut Straumann AG, Waldenburg, Switzerland) se obtiene por un arenado con partículas de corindón en la superficie de titanio que produce macrorugosidades. Esto es seguido de un grabado ácido fuerte con una mezcla de HCL/H2SO4 a elevada temperatura por varios minutos, produciendo microrugosidades de 2-4 μm. Esta superficie ha sido testeada tanto in vitro16 como in vivo17 y produce un alto porcentaje de contacto implante- hueso18 y un alto torque de remoción con altos porcentajes de éxito controlados hasta 3 años19. El presente estudio clínico tiene como objetivo evaluar el porcentaje de sobrevida de implantes cortos ≤8mm de superficie SLA® arenada y grabada con ácido en el sector posterior de maxilar y mandíbula, con 1 a 2 años de seguimiento. Además de analizar la tasa de sobrevida según sexo, maxilar, densidad ósea, diseño del implante (modelo, cuerpo y plataforma), cirugía de uno o dos estadio, momento de inserción, nivel de inserción, micro-elevación de seno, regeneración ósea, tipo de restauración individual o ferulizada, momento de fracaso (precarga y postcarga).
MATERIAL Y MÉTODOS
Selección de Casos
La muestra fue tomada de los implantes colocados entre noviembre de 2010 hasta diciembre de 2012, en pacientes adultos de ambos sexos (femenino: 30- masculino: 3) provenientes de la práctica privada y de la Carrera de Especialización en Implantología Oral, de la Universidad Católica de Córdoba y el Círculo Odontológico de Córdoba que requerían la colocación de implantes para la rehabilitación.
Todos los implantes de la muestra (n: 61) fueron de la marca Straumann (Institut Straumann AG, Waldenburg, Switzerland) de superficie micro-arenada y grabada con ácido (SLA -(Sandblasted – Large Grit – Acid Etched) de ≤ 8mm de largo.
Se incluyeron en el estudio implantes de 6mm y 8mm de longitud, de diámetro 4.1 y 4.8, con diseño Standard Plus y Standard, Regular y Wide Neck, inmediatos y diferidos a exodoncia, que requirieron o no injertos o cualquier tipo de regeneración de tejidos, realizados con cirugía de 1 o 2 estadios, con o sin micro- elevación de piso de seno maxilar y que fueron colocados en pacientes con una altura de hueso residual mínima de 4 mm en Maxilar Superior y 8 mm Maxilar Inferior (medida con Tomografía Cone Beam). Se excluyeron aquellos implantes de longitud mayor a 8mm de largo y que no cumplían con las características de diseño.
El estudio fue realizado de acuerdo a las normas del Tratado de Helsinki de 1975, revisado en el año 2000.
Procedimiento Quirúrgico
Los procedimientos quirúrgicos fueron realizados en quirófano de la práctica privada y en los quirófanos del Círculo Odontológico de Córdoba por odontólogos instruidos bajo el mismo protocolo, docentes y alumnos de la Carrera de Especialización en Implantología Oral.
Las cirugías se planificaron y realizaron teniendo en cuenta las características clínicas y radiográficas de cada paciente, para lo cual se solicitaron análisis de laboratorios, Tomografía Cone Beam, Ortopantomografía y radiografías periapicales.
A todos pacientes se les informó sobre el procedimiento y firmaron un consentimiento informado.
Se utilizaron las respectivas cajas de cirugía de Straumann, instrumental adecuado y se tuvieron en cuenta las indicaciones del fabricante para la colocación de los implantes.
Todos los pacientes recibieron medicación antibiótica sistémica previa y posterior a la cirugía, analgésica y antinflamatoria posterior a la cirugía. Además, realizaron enjuagues con clorhexidina 2% por 1 minuto antes de la cirugía y continuaron 2 veces al día durante 15 días.
Se utilizaron las técnicas quirúrgicas de máximo aprovechamiento óseo, tratando de lograr la mayor estabilidad primaria: En hueso denso (Trisi – Rao57): Protocolo quirúrgico convencional, en hueso normal: Protocolo quirúrgico convencional y en hueso blando: Protocolo de subtrepanación con fresas. La evaluación del tipo de hueso la realizó el operador mediante la sensación táctil al utilizar la fresa de 2 mm.
Protocolo Protético
El momento de carga de los implantes fue diferida entre dos y tres meses luego de la inserción, y las prótesis fueron de tipo ferulizadas e individuales, según el requerimiento clínico.
Seguimiento
Los controles postoperatorios se realizaron 1 a 2 semanas después de la cirugía, al mes, a los 3 a 6 meses, al año y dos años subsiguientes.
Se consideraron los criterios de supervivencia propuestos por Buser y colaboradores (1991, 1997) y Cochran y colaboradores (2002): ausencia de dolor e inflamación persistente, ausencia de disestesia o parestesia en la zona implantada, ausencia de movilidad del implante, abutment o la conexión del abutment medido con instrumentos adecuados, ausencia de infección, ausencia de radiolucidez periimplantaria y resultados estéticos y funcionales adecuados.
Distribución de los implantes
La distribución de los implantes en relación al sexo fue la siguiente: se colocaron 53 implantes en pacientes de sexo femenino y 8 implantes en pacientes de sexo masculino. La distribución por maxilares fue 25 implantes (40,9%) en maxilar superior, sector posterior (premolares y molares) y 36 Implantes (59,1%) en maxilar inferior, sector posterior (premolares y molares). La distribución en cuanto a la longitud y el diámetro de los implantes se observa en Cuadro 1. Según el diseño de los implantes, se colocaron 53 implantes de diseño Standard Plus y 8 de diseño Standard.
La distribución de los implantes según el tipo de hueso fue la siguiente: Según Zarb y Lekholm56: Hueso Tipo I: (n=5): 8,19%, Hueso Tipo II: (n=20): 32,78%, Hueso tipo III: (n=26): 42,62%, Hueso Tipo IV: (n=10): 16,39%.
Según Trisi y Rao57: Hueso denso: (n=5):8,20%, Hueso normal: (n=47): 77,05%, Hueso blando: (n=9): 14,75%.
Análisis Estadístico
Se evaluaron las siguientes Variables:
– En relación a los pacientes: sexo de los pacientes (mujeres/ hombres);
– En relación al maxilar: maxilar (maxilar superior / mandíbula),
– En relación a calidad ósea (1) Hueso a predominio compacto (Hueso Tipo I- 2) / Hueso normal (Tipo II y III) / 3) Hueso blando (Tipo IV).
– Variables del implante: longitud (6mm y 8mm); modelo del implante (Standard, Standard Plus); Diámetro del cuerpo del implante (4.1mm y 4.8mm); Diámetro de la Plataforma (RN, WN).
– Variables quirúrgicas: cirugía de uno o dos estadios; inmediato o diferido a exodoncia; nivel de inserción; microelevación de seno o no; regeneración ósea o no.
– Variables Protéticas: restauración individual o ferulizada.
– Variable relacionada al momento de fracaso (poscarga- precarga).
Se realizaron los test de Chi 2 de Pearson para las variables categóricas y el Riesgo Relativo (RR) y el Intervalo de Confianza de 95% fue calculado para cada variable. La significancia estadística fue definida como p
RESULTADOS
El porcentaje acumulado de supervivencia de los implantes de superficie SLA® fue del 90,16%. La tasa de supervivencia fue del 100% en implantes de 8mm y del 78,6% en implantes de 6mm. La diferencia entre estos dos grupos fue significativa (p<0.05).
Supervivencia de implantes según sexo
La tasa de sobrevida fue similar entre mujeres y varones, 90,6% y 87,5% respectivamente, con diferencias no significativas (p>0.05) (Cuadro 2). El riesgo relativo (RR) de fracaso asociado a la colocación de implantes en varones fue de 1,035, dentro de un intervalo de confianza de amplio rango: de 0,785 a 1,364.

Supervivencia de implantes según maxilar
La tasa de sobrevida en implantes colocados en el sector posterior del maxilar inferior (94,4%) fue mayor que los colocados en el sector posterior del maxilar superior (84%), pero las diferencias no fueron significativas (p>0.05) (Cuadro 3 y Fig. 3).
El riesgo relativo (RR) de fracaso asociado a la colocación de implantes en sector posterior del maxilar superior fue de 2.880, dentro de un intervalo de confianza de amplio rango: de 0,571 a 14,536.
Supervivencia de implantes según densidad ósea
En relación al tipo de hueso según Zarb y Lekholm56 el porcentaje de sobrevida fue el siguiente: Hueso tipo I: 40% (n=5), Hueso tipo II: 95% (n=20), Hueso tipo III: 96,15% (n=26), Hueso tipo IV: 80% (n=10). Según Trisi y Rao57 el porcentaje de sobrevida fue: Hueso duro: 40% (n=5), Hueso normal: 95,74% (n=47), Hueso blando: 77,77% (n=9).
La tasa de supervivencia en implantes colocados en hueso de tipo normal fue del 93,6% (3 casos), los colocados en hueso blando tuvieron una supervivencia del 77,8% (2 casos) y en hueso duro del 80% (1 caso). Las diferencias porcentuales no fueron significativas (p>0.05).
Dado que los implantes colocados en hueso blando registraron menor supervivencia, se contrastó específicamente la tasa de supervivencia de implantes en hueso blando respecto a las demás tipologías y se calculó el RR de fracaso asociado al este tipo de hueso. (Cuadro 4 y Fig. 2).
Supervivencia de implantes según largo del implante.
La tasa de supervivencia fue del 100% en implantes de 8mm y del 78.6% en implantes de 6mm. La diferencia entre estos dos grupos fue significativa (p<0.05). El riesgo relativo (RR) de fracaso asociado a implantes de 8mm fue de 1.273, dentro de un intervalo de confianza de 1.049 a 1.514 veces (Cuadro 5 y Fig. 3).


Supervivencia de implantes según dimensiones del implante
En relación al diámetro del cuerpo y cuello del implante los porcentajes de supervivencia fueron los siguientes: 4,1 Regular Neck: 87,9% (n=33) con 4 fracasos, 4,8 Regular Neck: 92,30% (n=13) con un fracaso, 4,8 Wide Neck: 93,33% (n=15) con un fracaso.
La tasa de supervivencia fue del 92,9% en implantes de 4.8mm de diámetro y algo más baja en los de 4.1mm (87,9%). La diferencia porcentual entre estos dos grupos no resultó significativa (p>0.05) (Cuadro 6 y Fig. 4).
Para profundizar el análisis en relación a las dimensiones del implante, se consideraron conjuntamente el largo y el diámetro del implante. La tasa de supervivencia muestra un grado de correlación significativa en relación a las dimensiones del implante (p<0.05), cuanto mayores son las dimensiones del implante, mayor porcentaje de supervivencia, pero tal como se analizó previamente, el factor largo de implante es determinante.
Las diferencias porcentuales resultaron significativas (p<0.05) (Cuadro 7 y Fig. 5).

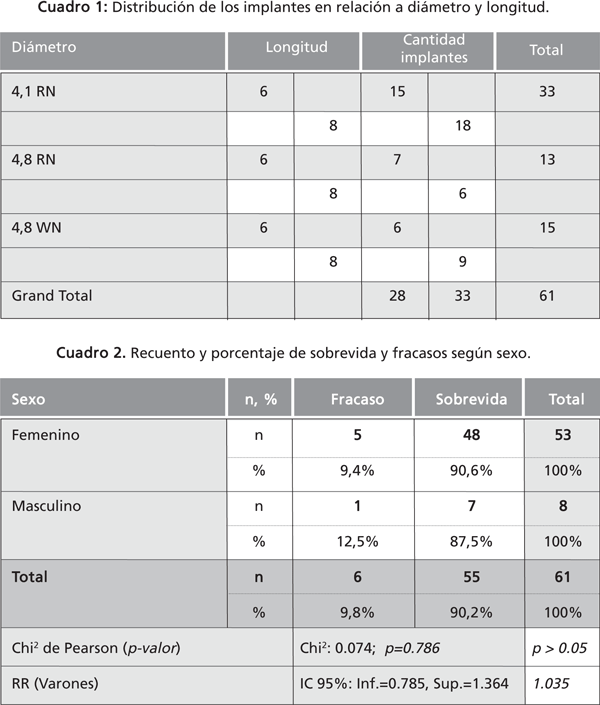
Supervivencia de implantes según la plataforma del implante
Según el tipo de plataforma de implante, la tasa de sobrevida fue similar en ambos tipo de cuello de implantes, las diferencias no resultaron significativas (p>0.05) (Cuadro 8 y Fig. 6).
El riesgo relativo (RR) de fracaso asociado a la colocación de implantes de cuello RN, fue de 1.630, dentro de un intervalo de confianza de 0.206 a 12.875.
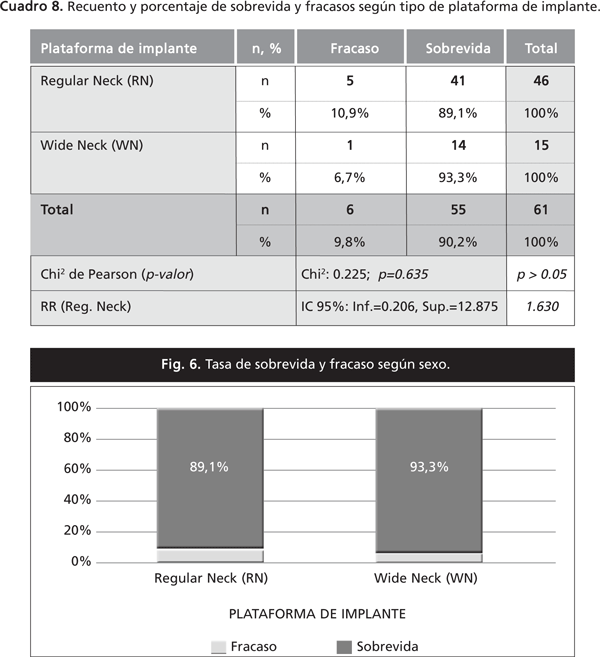
Supervivencia de implantes según el modelo del implante
La tasa de supervivencia de implantes Straumann standard fue del 100% (8/8) y del 88,7% (47/53) en implantes Straumann standard plus, pero las diferencias porcentuales no resultaron significativas (p>0.05). El riesgo relativo (RR) de éxito asociado a implantes Straumann Standard, fue de 1.128, o sea que las posibilidades de supervivencia en implantes Straumann Standard es 1.27 veces mayor que en el modelo Standard Plus, dentro de un intervalo de confianza de 1.024 a 1.242 veces (Cuadro 9 y Fig. 7).

Supervivencia de los implantes según tipo de cirugia
El tipo de cirugía respecto a la cantidad de estadios, de 1 o 2 estadios, no influyó en la tasa de sobrevida de los implantes, como se expresa en el Cuadro 10, las diferencias carecieron de significatividad (p>0.05) (Cuadro 10 y Fig. 8).
Supervivencia de los implantes según el nivel de inserción
Según nivel de inserción, la tasa de supervivencia de implantes mostró una tendencia o grado de correlación con el nivel de inserción, registrando en orden creciente un 75% en nivel sub-crestal, un 83,3% en nivel crestal y un 96,8% en nivel supra-crestal, aunque estadísticamente no resultaron significativas estas diferencias (p>0.05) (Cuadro 11 y Fig. 9).
Supervivencia de los implantes según el momento de colocación en relación a exodoncia
El mismo no resultó ser un factor asociado significativamente a la tasa de sobrevida o fracaso de implantes, las diferencias porcentuales no fueron estadísticamente significativas (p>0.05) (Cuadro 12 y Fig. 10).
Supervivencia de los implantes según procedimientos de Regeneracion Ósea Guiada (ROG)
En relación a si llevaron regeneración ósea simultánea a la colocación del implante los resultados fueron los siguientes: de los 61 implantes colocados, 13 implantes llevaron regeneración ósea, de los cuales 4 implantes fracasaron, dejando un porcentaje de sobrevida de 69,2% y no llevaron regeneración ósea 48 implantes, dando un porcentaje de sobrevida de 95,8%. La tasa de sobrevida fue inferior en los casos con regeneración ósea (69,2%), en contraste con el 95,8% registrado en los casos sin regeneración ósea. La diferencia porcentual entre estos dos grupos fue significativa (p<0.05) (Cuadro 13 y Fig. 11).
El riesgo relativo (RR) de fracaso asociado a la regeneración ósea fue de 7.385, dentro de un intervalo de confianza de amplio rango: de 1.517 a 35.956. Según esta estimación, la posibilidad de que ocurra un fracaso en casos de regeneración ósea es 7.385 veces mayor que sin regeneración.
Nótese que los implantes que fracasaron fueron de 6mm, y que de los 6 implantes fracasados, 2 fueron en hueso nativo y 4 en hueso con regeneración ósea simultánea a la colocación del implante. Lo que implica un 95,8% de sobrevida para los de 6mm en hueso nativo contra un 69,2% en los que se realizó regeneración simultánea.

Supervivencia de los implantes según procedimientos de microelevación de piso de seno maxilar
La tasa de sobrevida fue muy baja cuando se realizó dicho procedimiento (57,1%), en contraste con el 94,4% registrado en los casos sin microelevación. La diferencia porcentual entre estos dos grupos fue significativa (p<0.05). (Cuadro 14 y Fig. 12).
El riesgo relativo (RR) de fracaso asociado a microelevación del piso del seno maxilar fue de 7.714, dentro de un intervalo de confianza de amplio rango: de 1.915 a 31.072. Según esta estimación, la posibilidad de que ocurra un fracaso en la zona en la cual se ha practicado una microelevación del piso del seno maxilar es 7,7 veces mayor que cuando no se practica.
Nótese que de los implantes que fracasaron, todos eran de 6mm, y de los cuales 3 fueron con microelevación y 3 sin microelevación. Lo cual implica un 57,1% de sobrevida para microelevación y 94,4% cuando no se realizó la misma.
Supervivencia de los implantes según el momento de fracaso de los implantes
Debido a que todos los implantes fueron cargados de forma diferida, se analizó el momento del fracaso, 5 de los 6 implantes perdidos fueron precarga y solo 1 se perdió poscarga, dando un porcentaje de sobrevida poscarga de 98,21%.
Fracasaron 6 implantes en 6 pacientes diferentes (9,83%), 5 implantes fracasaron previo a la carga de los mismos (8,19%) y 1 implante fracasó luego de ser cargado (1,64%). El análisis de fracaso se muestra en el Cuadro 15. El 100% de los implantes fracasados fueron de 6mm de largo.
Supervivencia de los implantes según el tipo de restauración
Por último, al analizar la sobrevida en según del tipo de restauración, la tasa de supervivencia poscarga fue del 100% en implantes ferulizados (43/43) y del 92,3% en implantes con restauración individual (11/12). La diferencia entre estos dos grupos no resultó significativa (p>0.05) (Fig. 13).
DISCUSIÓN
Los factores envueltos en los porcentajes de supervivencia de implantes parecerían ser independientes del largo de los implantes58. Jaffin y Berman59 y Quirynen y colaboradores60 reportaron que el largo del implante estaba directamente relacionado con las tasas de fracaso. En contraste a esto, estas conclusiones no fueron observadas en la experiencia clínica en implantes Straumann 7,60,62 donde Nedir y colaboradores7 obtuvieron un índice de supervivencia en dos años de 94,3% para los implantes de 6mm y 99,3% para los implantes de 8 mm de Straumann y un índice de supervivencia acumulado a los 5 años de 94,2% para los implantes de 6mm y de 99,2% para los implantes de 8 mm; Bruggenkate y colaboradores33 colocaron 253 implantes cortos de 6 mm de largo con un porcentaje de supervivencia de 93,8% (n=218) acumulado luego de 6 años; Fugazzotto y colaboradores14 obtuvieron un porcentaje de éxito acumulado en función con un seguimiento hasta 7 años de 94,5% con coronas individuales en molares en maxilar superior de 6 a 9 mm de largo. Arlin34 en un estudio realizado en práctica privada y publicado en 2006 utilizando implantes Straumann de 6 mm y 8 mm colocando 35 implantes de 6 mm y 141 implantes de 8 mm, obtuvo una tasa de sobrevida de 94,3% y 99,3% respectivamente, con un seguimiento de hasta 2 años e infirió que el largo no es un factor determinante en la perdida de implantes.
Hagi y asociados65 en su revisión observaron resultados de 12 estudios de implantes cortos ≤7 mm, en pacientes parcialmente edéntulos y concluyeron que la geometría de la superficie tiene mayor influencia en la performance de los implantes que el largo y que en implantes maquinados los implantes cortos son significativamente menos confiables que los más largos, pero en los implantes de superficie porosa los implantes cortos tienen resultados similares a los implantes más largos.
Romeo y colaboradores62 obtuvieron un 92,3% de éxito acumulado en implantes de 8 mm con un seguimiento hasta 20 años, concluyendo que la elevada confiabilidad de los implantes cortos soportando prótesis fijas está confirmada. El pronóstico a largo plazo de implantes cortos y de largos estándar no fue significativamente diferente y que el pronóstico de implantes cortos en los sectores posteriores fue comparable al de los sectores anteriores. Este porcentaje de éxito es similar al obtenido en el presente trabajo con un seguimiento de menor tiempo, pero conociendo que el porcentaje de fallos poscarga es menor.
Ibáñez y colaboradores63 obtuvieron un porcentaje de éxito de 96,40% en implantes de 7 y 8,5 mm de largo con superficie Osseotite microtexturada obtenida por doble grabado ácido y con un seguimiento de 1 a 9 años. Similares resultados obtuvo Zanatta33 también con implantes cortos (≤8,5 mm) de superficie Osseotite, con un 96,3% de éxito precarga y un 100% de éxito postcarga con un seguimiento hasta 3 años. Davarpanah y col.64 y Testori y asociados6 reportaron que el uso de implantes tratados en superficie eran la probable causa de tasas de éxito más altas en huesos maxilares de baja calidad, y que las prótesis soportadas por implantes cortos serían una tratamiento aceptable comparado a los procedimientos de rehabilitación convencional y cirugías complejas, ya que hasta un 90 % de implantes de 7 mm tuvieron éxito. Das Neves y colaboradores26 en un análisis de estudios longitudinales de implantes cortos ad modumBranemark sugirió que los implantes de ≤7 mm deberían ser considerados un factor de riesgo, que la calidad de hueso es un factor crítico en conjunto con implantes cortos que aumentan las tasas de fallos, que en huesos de baja calidad es recomendable optimizar la estabilidad primaria y que el uso terapéutico de implantes de 3,75 x 7 mm con una tasa de sobrevida en total de 90,3%, dan soporte al uso de este diseño de implante.
Según los resultados del presente de trabajo, habría que considerar cuando se trata de hueso de pobre calidad, donde es necesario colocar implantes con procedimientos de regeneración ósea guiada y/o microelevación de piso de seno maxilar, que los implantes de 6 mm mostraron mucho menor porcentaje de sobrevida que los implantes de 8 mm y que los de 6 mm colocados en hueso nativo.
Tawil y cols3 concluyeron en su estudio que los implantes cortos parecerían ser una solución viable en sitios con altura ósea reducida, incluso cuando los parámetros protéticos exceden los valores normales teniendo en cuenta que la orientación de las fuerzas y la distribución de las cargas sean favorables y que la parafunción esté controlada. Chuang y colaboradores8 no encontraron diferencias estadísticamente significativas entre el aumento de la relación corono implantaria en implantes cortos y la pérdida ósea medida radiográficamente.
En este, estudio la ferulización de los implantes cortos se realizó en implantes adyacentes, independiente del largo de los implantes. El número de implantes cortos versus implantes más largos que fueron ferulizados no ha sido analizado.
Kotsovilis y colaboradores22 concluyeron en su metanálisis que no hubo diferencia estadísticamente significativa en la sobrevida entre implantes cortos e implantes convencionales de superficie rugosa colocados en pacientes parcial o totalmente edéntulos, y que los implantes cortos no son una opción de tratamiento menos eficaz que los tratamientos con implantes convencionales, también de superficie rugosa.
Por último, los resultados obtenidos en el presente trabajo son similares y consistentes con los trabajos encontrados en la literatura actual54, donde el tratamiento con implantes cortos de superficies microtexturada sería una alternativa válida comparado con los procedimientos de regeneración ósea guiada para la colocación de implantes más largos.
CONCLUSIÓN
De acuerdo a los resultados observados en el presente trabajo, la utilización de implantes cortos de ≤ 8 mm de superficie micro-texturada SLA® sería una alternativa válida para el tratamiento de pacientes con altura ósea reducida bajo ciertas condiciones. Los implantes de 6 mm mostraron un porcentaje de sobrevida significativamente menor que los de 8 mm.
Las variables sexo, maxilar, densidad ósea, diseño del implante (modelo, cuerpo y plataforma), cirugía de uno o dos estadios, momento de inserción, nivel de inserción y por último, restauración individual o ferulizada, no tuvieron diferencias estadísticamente significativas. Las variables micro-elevación de seno y regeneración ósea, sí mostraron diferencias significativas, pero solo cuando se consideran implantes de 6mm.
Nota de los Autores: “Hemos tenido pleno acceso a todos los datos de este estudio y nos hacemos totalmente responsables de la integridad de los datos y de la exactitud del análisis de los mismos”.
REFERENCIAS BIBLIOGRÁFICAS
1) Becker W, Becker BE, Alsuwyyed A, Al Mubarak S. Long term evaluation of 282 implants in maxillary and mandibular molar positions: A prospective study. J Periodontol 1999;70:896-901.
2) Goodacre C, Kan J. Clinical complications with implants and implants prostheses. J Prosthet Dent 2003;90:121- 32
3) Tawil G, Aboujaude N, Younan R. Influence of Prosthetic parameters and complication rates of short implants. Int J Oral Maxillofac Implants. 2006;21:275-82
4) Weng D, Tarnow D, Stach R. A Prospective Multicenter Clinical Trial of 3i Machined-Surface Implants: Results After 6 Years of Follow-up. Int J Oral Maxillofac Implants. 2003;18:417–423
5) Bahat O. Branemark system implants in the posterior maxilla: Clinical study of 660 implants followed for 5 to 12 years. Int J Oral Maxillofac Implants. 2000;15:646–653.
6) Testori T, Del Fabbro M, Feldman S, Weinstein R. A multicenter prospective evaluation of two months loaded osseotite implants placed in the posterior jaws: 3 year follow up results. Clin Oral Impl Res. 2002;13,154-161
7) Nedir R, Bischof M, Pierre Bernard J. A 7 year life table analysis from a prospective study on ITI implants with special emplasis on the use of short implants. Clin Oral Impl Res 15,2004;150-157.
8) Birdi H, Schulte J, Kovacs A, Weed M, Chuang S. Crown to implant ratios of short length implants. J Oral Implant. 2010;(36)6:425-433
9) Tawil G, Aboujaoude N, Younan R. Influence of prosthetic parameters on the survival and complication rates of short implants. Int J Oral Maxillofac Implants. 2006 Mar-Apr;21(2):275-82.
10) Griffin T, Cheung W. The use of short, wide implants in posterior areas with reduced bone height: A retrospective investigation. J Prost Dent 2004;92:139-44
11) Deporter DA, Todescan R, Watson PA, et al. Use of the endospore dental implant to restore single teeth in the maxilla: Protocol and early results. Int J Oral Maxillofac Implants 1998;13:263–272.
12) MacDonald K, Pharoah M, Todescan R, Deporter D. Use of Sintered Porous-Surfaced Dental Implants to Restore Single Teeth in the Maxilla: A 7- to 9-Year Followup. Int J Periodontics Restorative Dent 2009;29:191–199
13) Tawil G, Younan R. Clinical evaluation of short machined surface implants followed for 12 to 92 months. Int J Oral Maxillofac Implants 2003;18:894-90.
14) Fugazzotto PA, Shorter implants in clinical practice: Rationale and treatment results. Int J Oral Maxillofac Implants. 2008 ;23:487-69.
15) Testori T, Porter S. A prospective multicenter clinical study of the osseotite implant: Four year interim report. Int J Oral Maxillofac Implants. 2001;16:193-200.
16) Kieswetter K, Schwartz Z, Hummert TW, Cochran DL, Simpson J, Dean DD, Boyan BD. Surface roughness modulates the local production of growth factors and cytokines by osteoblast like MG63 cells. J Biomed Mater Res 32, 1996, 55-63.
17) Cochran DL, Nummikowski PV, Higginbottom FL, Hermann JS, Makins SR, Buser D. Evaluation of and endosseous titanium implant with a sandblasted, acid etched surface in the canine mandible: Radiographic Results. Clin Oral Implant Res 1996;7:240-52.
18) Cochran DL, Nummikowski PV, Higginbottom FL, Herman JS, Makins SR, Buser D. Bone response to unloaded and loaded titanium implants with a sandblasted and acid etched surface: A histometric study in the canine mandible. J Biomed Mater Res 1998;40:1-11.
19) Bornstein MM, Lussi A, Schmid B, Belser UC, Buser D. Early loading of nonsubmerged titanium implants with a sandblasted and acid etched (SLA) surface: 3 years results of a prospective study in partially edentulous patients. Int J Oral Maxillofac Implants. 2003; 18(5): 659-66.
20) Felice P, Esposito M. Bone augmentation versus 5mm dental implants in posterior atrophic jaws. Four month post loading results from a randomised controlled clinical trial. Eur J Oral Implantol 2009;2(4)267-281.
21) Felice P, Esposito M. Vertical bone augmentation versus 7mm long implants in posterior atrophic mandibles. Results of a randomised controlled clinical trial of up to 4 months after loading. Eur J Oral Implantol 2009;2(1)7-20.
22) Kotsovilis S, Bamia C. A systematic review and Meta- Analysis on the effect of implant length on the survival of rough surface dental implants. J Periodontol 2009;80:1700-1718.
23) Albrektsson T, Zarb G, Worthington P, Ericsson A. The Long-Term Efficacy of Currently Used Dental Implants: A Review and Proposed Criteria of Success. 1986;1,1:11-25.
24) Fugazzotto PA, Beagle JR, Ganeles J, Jaffin R, Vlassis J, Kumar A. Success and failure rates of 9mm or shorter implants in the replacement of missing maxillary molars when restored with individual crowns: Preliminary results 0 to 84 months in function. A retrospective study. J Periodontol 2004;75:327-332
25) Eckertc SE, Parein A, Myshin HL, Padilla JL. Validation of dental implant systemes through a review of literature supplied by system manufacturer. J Prosthet Dent. 1997;77:271-279.
26) Domingues das Neves FD, Fones D, Bernardes SR, do Prado CJ, Neto AJ. Short Implants – An analysis of longitudinal studies. In J Oral Maxillofac Implants. 2006;21:86-93
27) Trisi P, Lazzara R, Rebaudi A, Rao W, Testori T, Porter S. Bone implant contact in machined and dual acid etched surfaces after two months healing in the human maxilla. J Periodontol 2003;74:945-963
28) Goodacre CJ, Bernal G, Rungcharassaeng K, Kan JY. Clinical complications with implants and implant prostheses. J Prothet Dent. 2003;90:121-32.
29) Menchero-Cantalejo E, Barona-Dorado C, Cantero-Alvarez, M. Meta-analysis on the survival of short implants. Med Oral Patol Oral Cir Bucal.
30) Cannizzaro G, Leone M, Esposito M. Immediate versus early loading of two implants placed with a flapless technique supporting mandibular bar-retained overdentures: a single-blinded, randomised controlled clinical trial. Eur J Oral Impl. 2008;1:33–43.
31) Toffler M. Treating the atrophic posterior maxilla by combining short implants with minimally invasive osteotome procedures. Pract Proced Aesthet Dent. 2006;18(5):301-308.
32) Aiello J, Jokic V. Survival of short implants(≤10mm) in the posterior jaws of partially edentulous patients – An evidence based review. University of Toronto. Canada.
33) Assaf J, Filho A, Zanatta F. Short implants with single unit restoration in posterior regions with reduced height – A retrospective study. Braz J Oral Sci. 9(4):493-497.
34) Arlin M. Short dental implants as a treatment option: Results from an observational study in a single private practice. Int J Oral Maxillofac Implants 2006;21769-776.
35) Bruggenkate C, Sutter F. Short (6mm) nonsubmerged dental implants: Results of a multicenter clinical trial of 1 to 7 years. Int J Oral Maxillofac Implants 1998;13:791-798.
36) Anitua E. Short and extrashort implants. Vitoria Spain.
37) Marincola M Cicconetti A. The importance of crestal bone preservation in the use of short implants. J Adv Dental Research. 2010;(2)15-20
38) Venuleo C, Chuang S, Weed M, Dibart S. Long term bone level stability on short implants: A radiographic follow up study. J Maxillofac Oral Surg. 2008 (7)3:340-345
39) Malo P, de Araujo Nobre M, Rangert B. Short implants placed one stage in maxillae and mandibles: A 2 year retrospective clinical study. Clin Implant Dent Relat Res. 2007;9:15-21
40) Feldman S, Boitel N, Weng D, Kohles S, Stach R. Five year survival distributions of short length (10mm or less) machined surfaced and osseotite implants. Clin Implant Dent Relat Res. 2004;6 (1)16-22
41) Scharf D, Tarnow D. Success Rates of Osseointegration for Implants Placed Under Sterile Versus Clean Conditions. J Periodontol 1993; 64:954-956.
42) Gonzales Lagunas J. Alternativas a la elevación de seno maxilar: Implantes cortos. 2008;30,6:403-411.
43) Rokni S, Watson P, Deporter D. An assessment of Crown to root ratios with sintered porous surfaced implants supporting prostheses in partially edentulous patients.
44) Lin C, Lin T. Effects of dental implant length and bone quality on biomechanical responses in bone around implants: A 3D non linear finite element analysis. Biomed Eng App Bas Comm. 2005.1;17, 44-50.
45) Velazco Ortega E, Cruz Valino JM. El tratamiento en pacientes edentulos totales mandibulares mediante rehabilitación fija. Avances en Periodoncia. 2007. 3,19;151-159
46) Degidi M, Nardi D, Piattelli A. Immediate restoration of small diameter implants in cases of partial posterior edentulism: A 4 year case series. J Poeriodontol 2009;80:1006-1012.
47) Misch C. Implantes cortos en el tratamiento de las edentaciones parciales posteriores. J Periodontal. 2006. 77(8):1340-7
48) Stellingsma C, Vissink A, Meijer H, Kuiper C, Raghoebar GM. Implantology and the severely resorbed edentulous mandible. Crit Rev Oral Biol Med. 2004. 15(4):240-248.
49) Deporter D, Pilliar R, Todescan R, Watson P, Pharoah M. Managing the posterior mandible of partially edentulous patiens with short porous surfaced dental implants: early data from a clinical trial. Int J Oral Maxillofac Implants. 2001; 16:653-658.
50) Stellinsma K, Slagter P, Stegenga B, Raghoebar M.. Masticatory function in patients with an extremely resorbed mandible restored with mandibular implant retained overdentures: comparison of three types of treatment protocols. J Oral Rehab. 2005; 32: (6) 403–410.
51) De Souza Abbott Galvao F, Margonar R. Predictability of short dental implants: A literatura review. RSBO. 2011;8(1):74-80.
52) Stellinsma K, Raghoebar M. Satisfaction and psychosocial aspects of patients with an extremely resorbed mandible treated with implant retained overdentures. A prospective comparative study. Clin. Oral Impl. Res, 14, 2003; 166–172
53) Franco M, Viscioni A, Carinci F. Short implants inserted into fresh frozen bone. EDI Italy.
54) Esposito M, Grusovin MG, Coulthard Paul, Wothington H. The efficacy of various bone augmentation procedures for dental implants: A Cochrane systematic review of randomized controlled clinical trials. Int J Oral Maxillofac Implants. 2006;21:696-710.
55) Barone A, Orlando B, Tonelli P, Covani U. Survival Rate for Implants Placed in the Posterior Maxilla With and Without Sinus Augmentation: A Comparative Cohort Study. J Periodontol 2011;82:219-226.
56) Lekholm U., Zarb GA Patient selection and preparation In : Branemark PI, Zarb G, Albrektsson T Tissue integrated prosthesis: osseointegration in clinical dentistry. Chicago: Quintessence Publications 1985:199-209
57) Trisi P., Rao W. Bone classification: clinical-histomorphometric comparison. Clin Oral Implants Res. 1999 Feb;10:1-7.
58) Lops D, Bressan E, Pisoni G, Cea N, Corazza B, Romeo E. Short implants in partially edentulous maxillae and mandibles: a 10 to 20 years retrospective evaluation. Int J Dent 2012: 1-8
59) Jaffin RA, Berman CL. The excessive loss of Branemark fixtures in type IV bone: a 5-year analysis. J Periodontology, 1991: 62, 1, 2–4.
60)Quirynen M, Naert I, Van Steenberghe D. Fixture design and overload influence marginal bone loss and fixture success in the Branemark system. Clin Oral Impl Res, 1992 (3) 3:104–111.
61) S. Szmukler-Moncler and J. P. Bernard, “Short implants in the posterior region,” in Proceedings of the Annual ITI Meeting, Films, Swizerland, 1999.
62) Romeo E, Ghisolfi M, Rozza R, Chiapasco M, Lops D. Short (8-mm) dental implants in the rehabilitation of partial and complete edentulism: a 3- to 14-year longitudinal study. Int J Prosthodont. 2006 Nov-Dec;19(6):586-92.
63) Ibanez JC, Juaneda MA, Ibanez MC, Juaneda MS. Comportamiento de implantes cortos de superficie osseotite: resultados de 1 a 9 años. Revista de la academia nacional de odontologia. 2009 (7) 7: 26-33.
64) Davarpanah M, Martinez H Tecucianu JF, Alcoforado G, Etienne D Celleti D. The self tapping and ICE 3I implants: A prospective 3 year multicenter evaluation. Int J Oral Maxillofac Implants 2001;16:52-60
65)Hagi D, Deporter DA, Pilliar RM, Arenovich TA. A targeted review of study outcomes with short (≤7mm) endosseous dental implants placed in partially edentulous patients. J Periodontol 2004;6:798-804
66)Menchero Cantalejo E, Barona Dorado C, Cantero Álvarez M, Fernández Cáliz F, Martínez González JM. Meta-analysis on the survival of short implants. Med Oral Patol Oral Cir Bucal. 2010
67) Tofler M. Treating the atrophic posterior maxilla by combinig short implants with minimally invasive osteotome procedures. Pract Proced Aesthet Dent 2006; 18(5):A-X
68) Galvao F, Junior A, Junior A, Caldas S, Reis, J, Margonar R. Presdictability of short dental implants: a literature review. RSBO 2011;8(1):74-80
